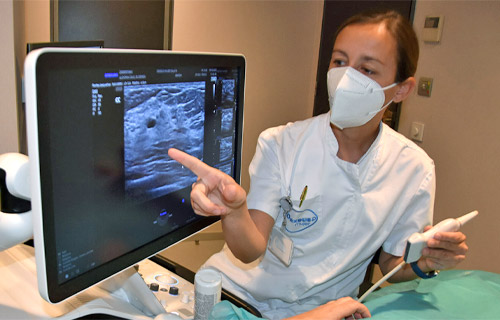
L’importance que l’échographie a acquis comme outil de diagnostic dans la pratique clinique de routine dans tous les domaines de la santé et en particulier dans le domaine de l’obstétrique et de la gynécologie (PMA, obstétrique, gynécologie et échographie mammaire), met en évidence la nécessité de former de manière adéquate les spécialistes en échographie. Pour cette raison, l’éducation et la formation requises doivent être menées à terme dans un environnement réel de pratique clinique et supervisées par des professionnels médicaux experts qui puissent guider leur apprentissage.
Dans ce sens, le Campus Manresa de l’UVIC-UCC et Dexeus Mujer ont établi un accord pour offrir le Master en Échographie Gynécologique, Obstétrique et Mammaire et pour contextualiser la formation dans un environnement de premier ordre, avec beaucoup de contenu pratique et une approche entièrement orientée vers la pratique professionnelle dès le premier instant.
Ce master s’adresse aux infirmiers, aux techniciens en radiodiagnostic et aux techniciens supérieurs en imagerie diagnostique. Le directeur est le Dr Mª Àngela Pascual, directeur de la R&D du Service d’Imagerie Diagnostique Gynécologique du Département d’Obstétrique, de Gynécologie et de reproduction à l’Hospital Universitari Dexeus de Barcelone.
Le master propose un apprentissage en mode mixte et se déroulera du 03/10/2023 au 07/06/2024. Toutefois, l’inscription en ligne est déjà ouverte.