Depuis la mi-février, Dexeus Mujer a pris en charge la gestion du Service de Gynécologie et d’Obstétrique de l’Hospital Universitari General de Catalunya (HUGC), situé à Sant Cugat del Vallès. Dexeus Mujer y offrira également les services de procréation médicalement assistée et les autres services spécialisés déjà proposés aux patientes de Barcelone.
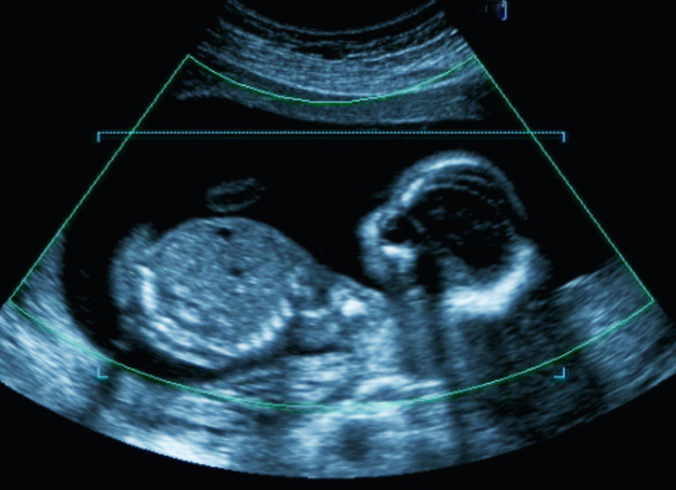
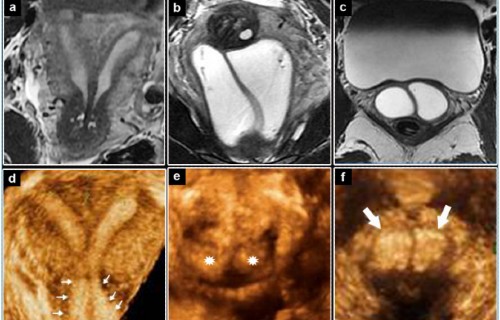
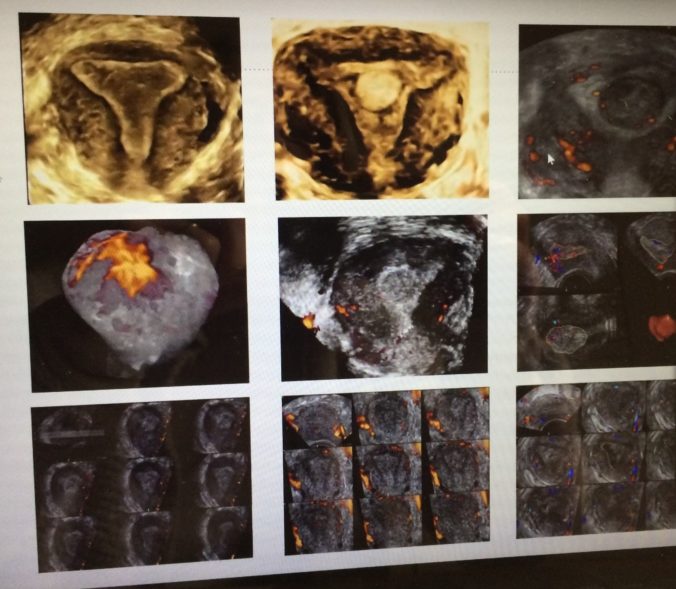
L’objectif de Dexeus Mujer est donc de reproduire à Sant Cugat del Vallès le modèle de soins de Barcelone, qui comprend les contrôles gynécologiques annuels, le suivi de la grossesse, les soins à l’accouchement, les soins d’urgence et les pathologies gynécologiques, les interventions chirurgicales complexes, le conseil génétique, les consultations sur la sexualité et la contraception, l’hystéroscopie diagnostique et chirurgicale, le diagnostic et le traitement de l’endométriose, les soins de la ménopause, les soins gynécologiques pour les enfants et les adolescents, la préservation de la fertilité et l’oncologie gynécologique.
Dexeus Mujer prévoit également de mettre en œuvre son programme d’enseignement et de production scientifique dans le but de développer des programmes de doctorat, des projets de recherche clinique et des essais cliniques de phase II et III à l’Hospital General de Catalunya, ainsi que d’organiser des masters, d’être un centre de rotation et de stage pour les étudiants en médecine et d’être éligible pour accueillir la formation d’internat.
L’Hospital Universitari General de Catalunya (HUGC) appartient à Quirónsalud, un groupe avec lequel Dexeus Mujer a déjà des accords de collaboration à l’Hospital Universitari Dexeus de Barcelone et à l’Hospital Quirónsalud del Vallès.